Жизнь по кругу
Нарушение артериального кровообращения головного мозга можно лечить эффективно
17 июня 2014, 09:00
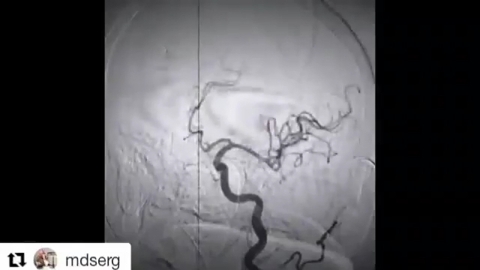
Мы живы-здоровы и великолепно себя чувствуем, пока наша кровь беспрепятственно циркулирует в замкнутой системе "сердце – сосуды". К сожалению, в последнее время именно здесь нас чаще всего и подстерегают всевозможные опасности. О том, как помогает преодолевать их современная медицина, сегодня рассказывают: заведующий отделением сосудистой хирургии Областной клинической больницы, врач высшей врачебной категории, кандидат медицинских наук Владимир Красовский и заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей врачебной категории, кандидат медицинских наук Олег Балацкий.
– У вас сегодня, кажется, уже была операция. Сложная?
Владимир Красовский:
 – Сейчас такие операции уже из разряда обычных. Наши пациенты – это больные с нарушениями мозгового кровообращения, что обычно связано с заболеваниями сосудов, питающих головной мозг, в частности – сонных артерий. Последние два-три года наши возможности в лечении такой патологии значительно расширились.
– Сейчас такие операции уже из разряда обычных. Наши пациенты – это больные с нарушениями мозгового кровообращения, что обычно связано с заболеваниями сосудов, питающих головной мозг, в частности – сонных артерий. Последние два-три года наши возможности в лечении такой патологии значительно расширились.
– Это связано с созданием сосудистого центра?
– Конечно. Но еще и с повышением грамотности населения, с улучшением выявляемости болезней на уровне поликлиник и диагностических центров. Знаете ведь, как говорят: нет абсолютно здоровых людей, есть недообследованные. Так как число таких больных возросло, увеличилось и количество операций. Поэтому те операции, что раньше считались редкими, теперь уже фактически повседневные.
– А что вы имеете в виду под грамотностью населения? Люди книжки стали больше читать, статьи о программе модернизации здравоохранения?
Олег Балацкий:
– И это тоже. Вполне нормальная ситуация: люди узнают какие-то медицинские новости, понимают, что есть возможность пройти обследование сосудистой системы, знают, где и как это можно сделать. Это очень хорошо.
– А в какой мере это связано с изменением ваших возможностей – как специалистов и как учреждения?
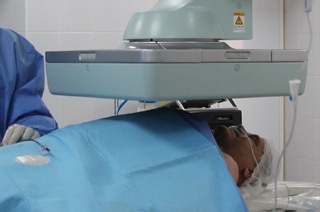
– Что касается нашего отделения, то мы в рамках программы модернизации здравоохранения получили ангиографическую установку нового поколения – с хорошим качеством визуализации всех сосудистых бассейнов. Это система, плотно сращенная с компьютерным программным обеспечением. Она позволяет просчитывать все параметры кровотока, сужения сосудов, их протяженность, выявлять множественный характер поражения. Все вместе это дает возможность грамотно и точно выстраивать индивидуальную тактику и стратегию ведения пациента.
 Ведь это только с виду мы с вами не сильно отличаемся друг от друга. А вот риски выполнения процедур у каждого пациента свои. Они могут быть связаны и с сопутствующей патологией – например, с поражениями других сосудистых бассейнов. Раньше, при наличии показаний к той же каротидной эндартерэктомии (операция по открытому удалению бляшки из сонной артерии. – Ред.), доктор Красовский вынужден был отказывать части пациентов, потому что выявлялась сопутствующая коронарная патология, которую нужно было корректировать.
Ведь это только с виду мы с вами не сильно отличаемся друг от друга. А вот риски выполнения процедур у каждого пациента свои. Они могут быть связаны и с сопутствующей патологией – например, с поражениями других сосудистых бассейнов. Раньше, при наличии показаний к той же каротидной эндартерэктомии (операция по открытому удалению бляшки из сонной артерии. – Ред.), доктор Красовский вынужден был отказывать части пациентов, потому что выявлялась сопутствующая коронарная патология, которую нужно было корректировать.
Теперь у нас есть возможность сделать коронарографию, превентивно – ангиопластику и стентирование миокарда, а уже потом отдать пациента доктору Красовскому. Люди все это понимают и начинают сами тянуться к высоким технологиям. Вообще пациенты, они же "голосуют ногами" – где все нормально делают, туда и идут.
– К тому моменту, как в ОКБ появилась новая техника, вы уже были готовы работать с ней?
Балацкий:
– Конечно, это же у нас вторая установка. Первая проработала десять лет. С ее помощью мы сделали около десяти тысяч процедур. Но тут дело не только в нас, а в общей тенденции. Мы ездим на конгрессы, учимся, видим, что в мире медицины творится. Так что жизнь сама нас готовит: если ты делаешь десять тысяч процедур, то ты же понимаешь, что десять тысяч первой у тебя будет, например, стентирование сонной артерии. Это не мы такие революционеры, просто весь мир переходит к "хайтеку" в медицине. И мы уже просто не можем этого не делать.
– Если число грамотных пациентов вырастет, и все они пойдут к вам, может ведь наступить и предел возможного. Он близок?
Красовский:
 – Пока у нас возможностей достаточно. По крайней мере, на наш регион хватит. Да и не всем показаны такие операции. Это вполне определенный, довольно узкий круг пациентов. Мы их условно делим на три группы. Первая – это так называемые асимптомные больные, которых мы выявляем сами. Больной ни на что не жалуется и до определенного момента даже не догадывается, что у него уже есть нарушение мозгового кровообращения. Например, он приходит к нам с перемежающейся хромотой нижних конечностей, мы начинаем обследовать его полностью и выявляем патологию сосудов дуги аорты, которые питают сосуды головного мозга. В этом случае в первую очередь, конечно, их и надо оперировать, а потом уже заниматься артериями нижних конечностей. Все это пациенту нужно объяснить. А то он не понимает: пришел с одной проблемой, а операцию предлагают на сосудах головы и шеи.
– Пока у нас возможностей достаточно. По крайней мере, на наш регион хватит. Да и не всем показаны такие операции. Это вполне определенный, довольно узкий круг пациентов. Мы их условно делим на три группы. Первая – это так называемые асимптомные больные, которых мы выявляем сами. Больной ни на что не жалуется и до определенного момента даже не догадывается, что у него уже есть нарушение мозгового кровообращения. Например, он приходит к нам с перемежающейся хромотой нижних конечностей, мы начинаем обследовать его полностью и выявляем патологию сосудов дуги аорты, которые питают сосуды головного мозга. В этом случае в первую очередь, конечно, их и надо оперировать, а потом уже заниматься артериями нижних конечностей. Все это пациенту нужно объяснить. А то он не понимает: пришел с одной проблемой, а операцию предлагают на сосудах головы и шеи.
Вторая категория пациентов – это больные с переходящими ишемическими атаками головного мозга. Их к нам уже направляют невропатологи. Пациентов этой группы должно быть очень много – их необходимо вовремя выявлять, потому что своевременно выполненная операция позволит избавить такого пациента от инсульта.
И, наконец, третья группа – это пациенты с уже перенесенным инсультом. Тут цель операции заключается в том, чтобы исключить возможность повторного нарушения мозгового кровообращения, которое уже может привести к смерти. После наших операций по поводу ишемических инсультов мы наблюдаем заметный регресс неврологической симптоматики.
 Балацкий:
Балацкий:
– А вот дальше в судьбе таких пациентов огромную роль начинают играть реабилитологи. Дальнейшая реабилитация больных – это вообще колоссальная проблема. Ее значение не меньше, чем само хирургическое лечение. Человек перенес инсульт, часть мозга выключилась из кровотока, какие-то функции выпали. Так вот, восстановлением этих функций как раз и должны заниматься реабилитологи.
Красовский:
– Особую группу составляют экстренные пациенты. Для хирурга важно прооперировать больного с инсультом в течение первых суток. Когда удается восстановить кровообращение в первые часы, наступает быстрый регресс неврологического дефицита.
Но эта проблема – одна и та же во всем мире: она связана со своевременностью обращения и доставки больного в специализированное учреждение – то есть именно туда, где могут экстренно, даже среди ночи, взять этого больного на операционный стол.
– Наша скорая помощь ориентирована на это?
– Конечно, есть соответствующий приказ Министерства здравоохранения России и Саратовской области. Мы сами выезжаем в лечебные учреждения города и региона, доводим до специалистов информацию о том, как нужно доставлять к нам пациентов, оптимизируем взаимодействие. Кроме того, проводим циклы образовательных встреч с врачами из районов, из первичных сосудистых отделений, рассказываем им о наших возможностях. Выезжаем и в городские поликлиники. Специальные врачебные бригады посещают райцентры и отбирают пациентов в ОКБ на оперативное лечение. Вот недавно ездили в Маркс, в ближайшее время планируются Петровск и Вольск.
– С учетом вашей активности и при условии, что скорая помощь начнет правильно выполнять все рекомендации, не придется ли вам и вашим коллегам переходить на круглосуточный режим работы?
Балацкий:
– А так и получается в конечном счете. Организационно мы к этому готовы: штат укомплектован, обучен, есть необходимая аппаратура. Вопрос в том, как долго будет финансироваться проект перехода на круглосуточный режим обслуживания больных с острым нарушением мозгового кровообращения.  Мы ведь только звено общей цепи, хоть и важное. В процессе задействовано много людей и структур. Кроме того, у нас должна быть вторая ангиографическая установка, и нас не должны ограничивать количеством выполненных квот.
Мы ведь только звено общей цепи, хоть и важное. В процессе задействовано много людей и структур. Кроме того, у нас должна быть вторая ангиографическая установка, и нас не должны ограничивать количеством выполненных квот.
На самом деле я глубоко убежден, что до экстренных ситуаций вообще лучше бы не доводить, хотя они, конечно, неизбежны. Кроме того, очень важен междисциплинарный подход: невролог, сосудистый хирург, кардиолог – должны работать над этой проблемой единой командой. Если с кардиологами у нас в этом смысле практически нет никаких разногласий, то неврологи, на мой взгляд, еще очень консервативны. А между тем мы опираемся на факты доказательной медицины, есть статистика и есть крупные исследования, которые доказывают, что лечить винпоцетином атеросклеротические бляшки гораздо рискованнее. А когда момент упущен, мы сталкиваемся с экстренными ситуациями, и тогда уже встает вопрос о спасении мозга. Лечить таких пациентов долго и очень затратно.
– Кстати о статистике: какие тенденции она показывает в отношении того, чем сегодня занимается сосудистая хирургия?
Красовский:
– Смертность от сосудистых заболеваний, к сожалению, растет. В 1970-е на них приходилось 43,6 процента общей летальности, в прошлом году – уже 56 процентов. И это несмотря на то, что появились новые лекарства, хирургия осваивает высокотехнологичные методы лечения, растет общее мастерство специалистов. Министерство здравоохранения России только в прошлом году официально зарегистрировало 31 миллион пациентов с сердечно-сосудистыми заболеваниями. А сколько еще незарегистрированных? От нарушений мозгового кровообращения только в Саратове еще несколько лет назад умирали пять-шесть человек ежедневно.
– Среди начинающих медиков ваша специальность популярна? Есть ли на подходе молодые специалисты?
Красовский:
– В нашем отделении десять молодых хирургов со стажем работы два-три года уже оперируют на многих сосудистых бассейнах.
Балацкий:
– Ну и я, как ученик Красовского, следую его примеру, учу ребят. Мы тоже сразу после ординатуры приняли на работу трех врачей, теперь они набираются опыта.
Красовский:
 – Все когда-то нами делается впервые. Помню, в середине 1970-х в Саратов приезжал министр здравоохранения СССР, академик Борис Васильевич Петровский. А у нас здесь было три основных хирургических школы: школа Галины Николаевны Захаровой – кафедра госпитальной хирургии на базе Первой клинической больницы; школа Константина Ивановича Мышкина – кафедра факультетской хирургии на базе Третьей клинической больницы; и школа Татьяны Александровны Куницыной – кафедра онкологии. И вот когда мы встречали Петровского в аэропорту, все эти три "кита" – Захарова, Мышкин и Куницына – стоят рядом, и каждый хочет пригласить академика к себе.
– Все когда-то нами делается впервые. Помню, в середине 1970-х в Саратов приезжал министр здравоохранения СССР, академик Борис Васильевич Петровский. А у нас здесь было три основных хирургических школы: школа Галины Николаевны Захаровой – кафедра госпитальной хирургии на базе Первой клинической больницы; школа Константина Ивановича Мышкина – кафедра факультетской хирургии на базе Третьей клинической больницы; и школа Татьяны Александровны Куницыной – кафедра онкологии. И вот когда мы встречали Петровского в аэропорту, все эти три "кита" – Захарова, Мышкин и Куницына – стоят рядом, и каждый хочет пригласить академика к себе.
Петровский сказал: "Поеду в ту клинку, где делается аорто-коронарное шунтирование". В то время профессор Роберт Залманович Лосев начинал делать эти операции в Первой клинической больнице, а мы были у него помощниками. И министр поехал туда, к Галине Николаевне Захаровой.
Так что сегодня мы на современном уровне продолжаем традиции саратовской школы сосудистой хирургии.
Подпишитесь на наши каналы в Telegram : заходите - будет интересно
Вы можете прислать сообщения, фото и видео в наш телеграм-бот @Vz_feedbot
Рекомендуемые материалы
Главные новости
Стали свидетелем интересного события?
Поделитесь с нами новостью, фото или видео в мессенджерах:
или свяжитесь по телефону или почте